2008/10/21号◆クローズアップ「マンモグラフィの乳腺密度と乳癌リスク」
同号原文|
NCI Cancer Bulletin2008年10月21日号(Volume 5 / Number 21)
~日経「癌Experts」にもPDF掲載中~
____________________
◇◆◇クローズアップ◇◆◇
マンモグラフィの乳腺密度と乳癌リスク
乳腺密度が乳癌リスクと直接関係していることが過去30 年の研究で明らかになっているが、リスクの程度については依然論議が続いている。米国立癌研究所の癌制御・集団科学部門の主任研究員であり、乳房サーベイランス協会(BCSC:Breast Cancer Surveillance Consortium)の乳癌スクリーニング研究のプロジェクト主任でもあるDr. Stephen Taplin氏は、そのように述べ、「最大のリスク因子の一つが乳腺密度であるという定説があるが、なぜそれがそのような高いリスクを有するのかという疑問に対する答えはまだ出ていない」と続けた。
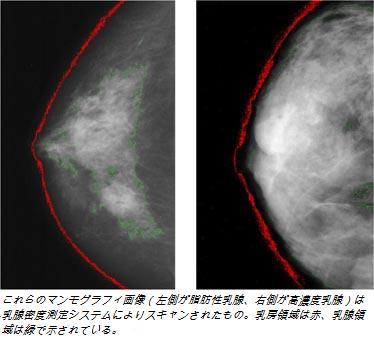 乳腺密度とは直感的な概念ではなく、また乳房の大きさともほとんど関係がない。実際には、乳腺密度はマンモグラフィ画像上の黒い部分以外の白い領域の総量を示す。白と黒のバランスは、乳房組成と、乳腺組織、結合組織、脂肪の割合を反映する。マンモグラムの白い領域の割合を測定するには様々な方法があり、白い領域の輪郭を抽出して乳房全体と比較するソフトウエアや放射線科医の感覚によって異なるものとなる。
乳腺密度とは直感的な概念ではなく、また乳房の大きさともほとんど関係がない。実際には、乳腺密度はマンモグラフィ画像上の黒い部分以外の白い領域の総量を示す。白と黒のバランスは、乳房組成と、乳腺組織、結合組織、脂肪の割合を反映する。マンモグラムの白い領域の割合を測定するには様々な方法があり、白い領域の輪郭を抽出して乳房全体と比較するソフトウエアや放射線科医の感覚によって異なるものとなる。
生活要因が影響を及ぼしている可能性もあるが、乳腺密度の根本的な原因はほとんどが遺伝によるものだということが2つの研究で明らかになっている。乳腺密度の高い乳房は白人女性など一部の人種でより多く見られる。また、ホルモン分泌が始まる思春期から妊娠可能な年齢の間の若い女性でも多くみられる。
乳腺密度は、閉経期に乳腺および乳管が萎縮し結合組織が消失する乳房退縮と呼ばれる過程を通し低下する。しかし、中には高齢になってもこれらの組織を維持し続ける女性もおり、そういった女性において乳癌のリスクが非常に懸念されると、カリフォルニア大学サンフランシスコ校(UCSF)の医学、疫学、生物統計学の教授であり、サンフランシスコBCSC研究施設の研究責任者であるDr. Karla Kerlikowske氏は述べる。
「30歳の女性の場合、乳腺密度が高くても、その他の既知のリスク要因がなければ、乳癌になるリスクは非常に低いです」と同医師は説明する。「本当に懸念されるのは、50代および60代の女性で、乳腺密度を維持し続け、他のスクリーニング法または化学予防などの予防措置が有益とみられる女性たちです。」
そのような女性を特定するために、Kerlikowske 氏のBCSC の研究チームは、乳癌リスク予測モデルをJournal of the National Cancer Institute誌およびAnnals of Internal Medicine誌に発表した。これらのモデルは乳腺密度の最も一般的な評価法であるBI-RADSを使用し、家族歴や乳房生検を考慮にいれ、40~74歳の白人、アジア系、ヒスパニック系、黒人女性を対象にそれぞれ1年と5年の乳癌リスクを予測した。
第2モデルは、Gail Modelより若干正確に低リスクおよび高リスクの女性を同定したが、中リスクに関してはGail Modelと同程度の結果となった。彼らの論文によると、このモデルはまだ臨床には用いられていないとのことである。
BI-RADS評価システムは、放射線科医が乳房領域内のコントラストの程度により4つのカテゴリーのいずれかに分類する。X線は容易に脂肪組織を透過し、画像に濃い色の領域として映るが、乳管、腺葉およびその全てを繋いでいる結合組織網により遮断されると、X線が白く映される。乳腺密度が極端に高い乳房の女性は、ほとんど脂肪で構成された乳房の女性と比較すると、乳癌の発症リスクが3~4倍高いということが研究で明らかになった。
乳癌と乳腺密度との関連については、画像内で正常組織と腫瘍とを識別できなくなるコントラストが失われた状態(すなわち、乳房像全体に真白)による『マスキング効果』が乳癌と関係しているのではないかという懸念がある。
だが、これだけが関連の原因ではない。「長期に渡ってリスクとの関連を研究していくにつれ、マスキング効果ではない本質的なリスク因子が存在することが明らかになってくる。それは乳房組織そのものに関わる因子」であるとTaplin氏は述べている。
その実態はまだ明らかになっていないが、NCI癌疫学・遺伝学研究部門のDr. Mark Sherman氏、Dr. Louise Brinton氏およびDr. Gretchen Gierach氏らは「乳癌放射線画像評価・組織研究(BREAST) Stamp」プロジェクトを通してその回答を求めるべく研究を行っている。Taplin氏もそのひとりである。現在まで、BCSCを通じて179人の女性を登録したが、今後は、乳腺密度に関連して、上皮細胞が癌前駆細胞や癌細胞に進展するかどうかを判定するためのマーカーを発見するために、乳房生検や外科的切除による組織の研究を行う予定である。
「マンモグラフィの乳腺密度と高リスクとの関係は、微小環境の変化を反映しているというのが、われわれが取り組んでいる仮説です」と、Gierach氏は説明する。彼らは、ホルモン濃度と炎症マーカーを注意深く観察しているという。Dr. Mark H. Greene氏およびDr. Jennifer Loud氏らが主導する別のDCEGプロジェクトである乳癌画像評価試験 (Breast Imaging Study)では、BRCA1およびBRCA2遺伝子の変異と乳腺密度との関連について研究し、さらにマンモグラフィによる乳腺密度、循環エストロゲン、および乳房内のエストロゲンとの関連についての試験的解析も行っている。
Kerlikowske氏は次のように述べる。「科学文献でその重要性は広く認められていますが、乳腺密度を測定する正確かつ精密な手段が登場するまで、乳腺密度の問題は診療の場ではあまり考慮されることはないでしょう。なぜなら、病院に信頼できる測定器を設置する必要に加え、臨床医も乳腺密度の測定方法を含めてリスク情報を解釈する訓練が必要となるからです。」その他の画像技術デジタル・マンモグラフィ、超音波、コンピュータ支援マンモグラフィ、および磁気共鳴映像(MRI)などのスクリーニング技術は高密度乳腺ジレンマへの対処策として活用される。しかし、これらの技術はまだ評価中であり、なかには広く病院に普及していない機器もある。
同氏は血中コレステロールと骨密度の検査を例にあげて説明する。「患者に血中コレステロールや骨密度の検査を行った場合、その患者の検査値、同年齢の基準値との比較、施すべき治療が記載された結果票を入手できます。われわれには、女性の乳癌リスクに対してどの時点で臨床的介入(例えば、別のスクリーニング法、または科学予防)を行うべきかという閾値を定めるための費用対効果分析が必要です。臨床医は治療が必要となるリスクの閾値を知る必要があるのです。」
また、主観的評価によるBI-RADSシステムよりさらに定量的な乳腺密度の測定システムが必要だと彼女は言う。そのため、彼女らUCSFの研究チームは標準的マンモグラフィを使用し、乳腺密度の量的測定をする新たな技術のパイロット実験を行っている。「この技術は将来普及し、病院で乳腺密度の測定が一般化するようになるでしょう」と彼女は述べる。
乳腺密度と乳癌リスクの関連性については、密度の測定方法や、乳腺密度が高く乳癌リスクが高い女性集団に関する問題が解決しない限り、主に研究者と臨床医の間だけで交わされる話題であるとみられる。しかし、このことに関して不安を感じている女性は、主治医に相談しても決して早計ではないと助言する。Taplin氏によると、マンモグラフィの所見は陰性であるが、常に胸にしこりがある女性には、このことは特に重要である。
—Brittany Moya del Pino
| その他の画像技術デジタル・マンモグラフィ、超音波、コンピュータ支援マンモグラフィ、および磁気共鳴映像(MRI)などのスクリーニング技術は高密度乳腺ジレンマへの対処策として活用される。しかし、これらの技術は未だ評価中であり、なかには広く病院に普及していない機器もある。 |
******
Yuko Watanabe 訳
平 栄 (放射線腫瘍科)監修
******
【免責事項】
当サイトの記事は情報提供を目的として掲載しています。
翻訳内容や治療を特定の人に推奨または保証するものではありません。
ボランティア翻訳ならびに自動翻訳による誤訳により発生した結果について一切責任はとれません。
ご自身の疾患に適用されるかどうかは必ず主治医にご相談ください。
乳がんに関連する記事
【AACR2025】 オラパリブ+ペムブロリズマブ併用は、分子マッチングによる臓器横断的試験で有望な結果
2025年7月18日
【ASCO2025】年次総会注目すべき追加研究・LBA ②
2025年7月18日
【ASCO2025】年次総会注目すべき追加研究・LBA ①
2025年7月18日
【ASCO2025】トラスツズマブ デルクステカン+ペルツズマブ併用はHER2陽性進行乳がんの一部でがん増殖を抑制
2025年6月19日



